Эндоскописты Долгопрудненской больницы, благодаря наличию современной эндоскопической техники экспертного класса, успешно выполняют сложные малоинвазивные оперативные вмешательства на уровне желчных протоков, избавляя пациентов от болей, вызывающих их конкрементов, выявляя и усраняя причины их образования.
Клинический случай.
Пациент 65 лет поступил в самом конце июля в стационар ДЦГБ с клинической картиной м еханической желтухи. Из анамнеза стало известно, что пациент страдает желчнокаменной болезнью в течение пяти лет, а два года назад у него была выполнена в другом лечебном учреждениилапароскопическая холецистэктомия - операция по удалению желчного пузыря. Однако спустя год после операции, в течение нынешнего года, пациента неоднократно беспокоили боли в правом подреберье и он лечился и обследовался у разных специалистов амбулаторно, но без выраженной положительной динамикой. И, спустя месяц после ухудшения состояния, пациент был госпитализирован в нашу больницу.
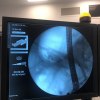
При поступлении в стационар пациент был дообследован, ему выполнена магнитно-резонансная томография панкреато-биллиарной зоны (МРХПГ), по данным которой выявлены признаки холедохолитиаза – наличия конкремента в общем желчном протоке, нарушающего нормальный отток желчи.
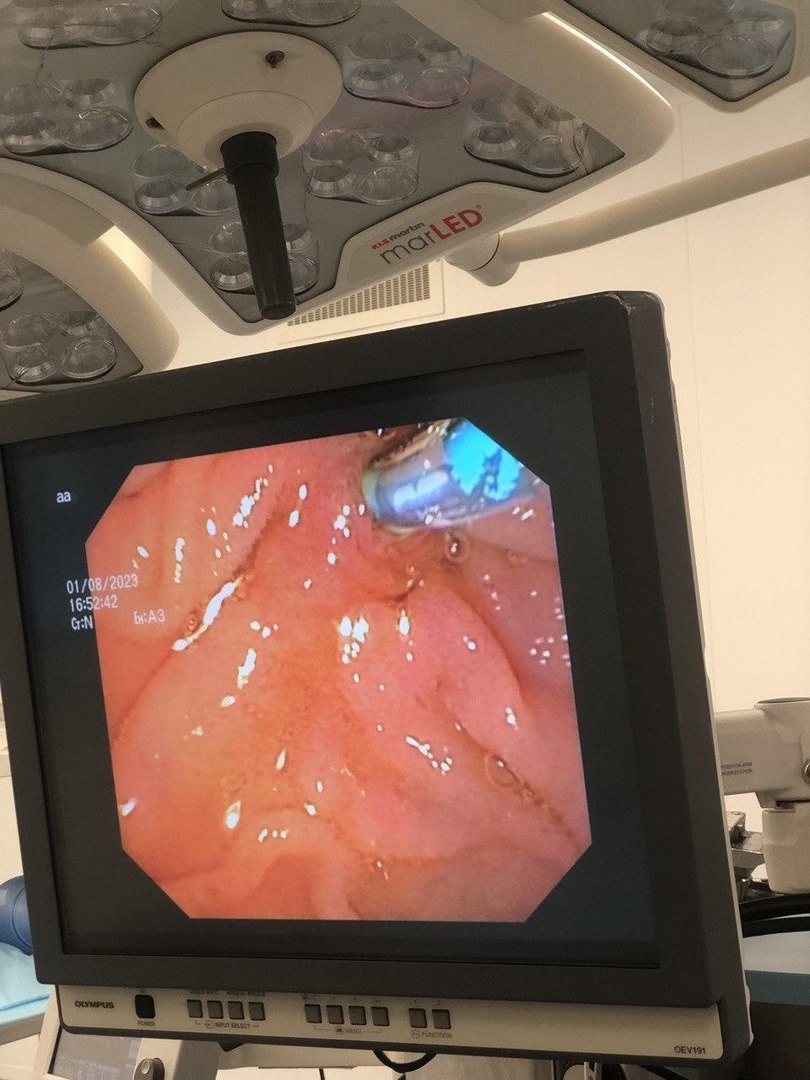
Затем была выполнена эндоскопическая ретроградная холангиография (ЭРХПГ). При выполнении дуоденоскопии у пациента выявили большой парафатеральный дивертикул с инвертированным во внутрь полости дивертикула большого дуоденального сосочка (БДС), что затрудняет выполнение ЭРХГ. Благодаря большому навыку в операциях подобного типа врача-эндоскописта Александра Волкова, выполнена успешная канюляция БДС и выполнена ЭРХГ. По данным холангиографии в области дистальной части общего желчного протока визуализировался дефект наполнения 1,0х0,5 см (конкремент), а так же длинная оставшаяся культя пузырного протока после проведенной ранее холецистэктомии, извитой формы, длиной до 5 см. Оставшаяся длинная культя пузырного протока может быть причиной застоя желчи, которое ведет к образованию желчных камней. Была выполнена успешная эндокопическая папиллотомиия и извлечение конкремента при помощи эндоскопической корзинки Дормиа.
Клинический случай.
Пациент 65 лет поступил в самом конце июля в стационар ДЦГБ с клинической картиной м еханической желтухи. Из анамнеза стало известно, что пациент страдает желчнокаменной болезнью в течение пяти лет, а два года назад у него была выполнена в другом лечебном учреждениилапароскопическая холецистэктомия - операция по удалению желчного пузыря. Однако спустя год после операции, в течение нынешнего года, пациента неоднократно беспокоили боли в правом подреберье и он лечился и обследовался у разных специалистов амбулаторно, но без выраженной положительной динамикой. И, спустя месяц после ухудшения состояния, пациент был госпитализирован в нашу больницу.
При поступлении в стационар пациент был дообследован, ему выполнена магнитно-резонансная томография панкреато-биллиарной зоны (МРХПГ), по данным которой выявлены признаки холедохолитиаза – наличия конкремента в общем желчном протоке, нарушающего нормальный отток желчи.
Затем была выполнена эндоскопическая ретроградная холангиография (ЭРХПГ). При выполнении дуоденоскопии у пациента выявили большой парафатеральный дивертикул с инвертированным во внутрь полости дивертикула большого дуоденального сосочка (БДС), что затрудняет выполнение ЭРХГ. Благодаря большому навыку в операциях подобного типа врача-эндоскописта Александра Волкова, выполнена успешная канюляция БДС и выполнена ЭРХГ. По данным холангиографии в области дистальной части общего желчного протока визуализировался дефект наполнения 1,0х0,5 см (конкремент), а так же длинная оставшаяся культя пузырного протока после проведенной ранее холецистэктомии, извитой формы, длиной до 5 см. Оставшаяся длинная культя пузырного протока может быть причиной застоя желчи, которое ведет к образованию желчных камней. Была выполнена успешная эндокопическая папиллотомиия и извлечение конкремента при помощи эндоскопической корзинки Дормиа.
Источник: https://vk.com/wall-184621602_4977
Пост №24842, опубликован 9 авг 2023